A prática de atividades físicas, apesar dos inúmeros benefícios comprovados à saúde, está frequentemente associada ao desenvolvimento de lesões. Estas podem ser causadas por traumas agudos ou por movimentos repetitivos.
Entre as lesões traumáticas mais comuns na prática esportiva, destacam-se:
- Entorse de tornozelo
- Lesões musculares
- Tendinites
- Lesão do ligamento cruzado anterior (LCA) do joelho
- Lesões meniscais do joelho
- Ruptura do tendão de Aquiles
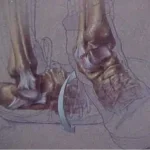
Entorse de Tornozelo
A entorse de tornozelo é a lesão mais frequente em diversas modalidades esportivas, com uma incidência que varia de 16% a 21%. Em esportes como o basquetebol, pode atingir quase 50% dos casos. No Brasil, onde o futebol é muito popular, essa lesão representa 31% de todas as lesões em praticantes.
O principal objetivo do tratamento é restabelecer a estabilidade e eliminar a dor na articulação. É crucial tratar adequadamente o primeiro episódio, pois mesmo em casos de lesão completa dos ligamentos talofibular anterior, calcâneofibular e talofibular posterior, a estabilidade articular pode ser recuperada após um período adequado de imobilização e reabilitação. Cerca de 90% dos pacientes recuperam a função normal da articulação com o tratamento correto.
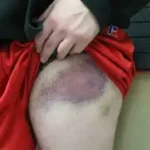
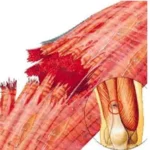
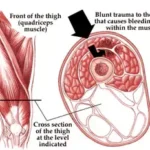
Lesões Musculares
As lesões musculares são causadas por traumas diretos ou indiretos e são classificadas em três tipos principais:
- Estiramento: É a lesão mais leve, caracterizada por uma deformação plástica da fibra muscular sem ruptura. O tratamento visa a recuperação da elasticidade e força muscular.
- Distensão: Ocorre devido a uma contração abrupta ou alongamento excessivo da fibra muscular, resultando em sua ruptura. A cicatrização forma um tecido fibroso no local da ruptura. O tratamento busca alinhar melhor essas fibras, minimizando o “gap” e a formação excessiva de tecido fibroso, além de recuperar a elasticidade e força do grupo muscular afetado.
- Contusão: Lesão causada por trauma direto. A extensão do dano depende da energia envolvida no impacto. Quanto maior energia, maior o dano aos tecidos moles, com maior formação de tecido fibroso e consequente perda de elasticidade e força muscular.
Acompanhamento Médico
É fundamental um acompanhamento multidisciplinar e a integração entre médico, fisioterapeuta e educador físico para planejar uma estratégia de tratamento correta. O objetivo é restabelecer a função do paciente e reduzir a incidência de recidivas da lesão.
Tendinites
Tendinites são inflamações que afetam os tendões, podendo ser agudas ou crônicas. O processo inflamatório se desenvolve quando a capacidade de resistência do tecido é excedida. Fatores como bom condicionamento físico e flexibilidade do tendão aumentam essa resistência.
Nos membros inferiores, a tendinite patelar é uma das mais comuns, geralmente ocorrendo na inserção proximal do tendão patelar na patela (conhecida como “joelho do saltador”).
Com o tratamento adequado, as tendinites agudas regridem, e a fisioterapia ajuda a restabelecer a elasticidade e força do tendão, recuperando o equilíbrio entre a musculatura agonista e antagonista. A integração entre médico, fisioterapeuta e educador físico é essencial nesse processo.
Tendinites não tratadas corretamente, negligenciadas ou recorrentes podem evoluir para alterações degenerativas nos tendões, podendo exigir tratamento cirúrgico planejado ou, em casos de ruptura, até mesmo de urgência, devido ao enfraquecimento causado pelo processo degenerativo.
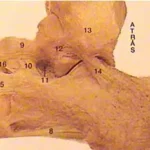
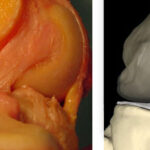
Lesões Meniscais do Joelho
Os meniscos são estruturas fibrocartilaginosas no joelho com diversas funções:
- Amortecimento
- Transmissão de forças
- Absorção de choque
- Estabilidade articular
- Lubrificação articular e nutrição
- Propriocepção
Pacientes com lesões meniscais frequentemente sentem dor na linha articular, associada a bloqueio articular e sensação de instabilidade (falseio).
Tratamento
A vascularização do tecido meniscal é crucial para o planejamento do tratamento. Apenas o terço periférico do menisco é vascularizado, o que significa que lesões fora dessa área têm baixo potencial de cicatrização. A preservação do tecido meniscal é fundamental para manter o equilíbrio articular. Mesmo em lesões com baixo potencial de cicatrização que exigem meniscectomia (remoção meniscal), busca-se remover a menor quantidade possível de tecido.
- Pacientes submetidos à sutura meniscal devem evitar flexões maiores que 90 graus por 45 dias e são liberados para atividades esportivas após 6 meses da cirurgia.
- Pacientes submetidos à meniscectomia parcial são liberados para apoiar precoce e geralmente retornam às atividades físicas após 60 dias. É importante ressaltar que o tempo de recuperação pós-operatória varia e deve ser analisado caso a caso com o médico especialista.
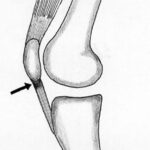
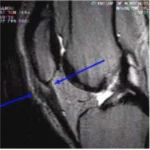
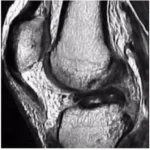
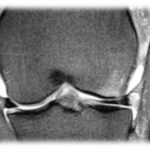
Lesão do Ligamento Cruzado Anterior (LCA) do Joelho
O ligamento cruzado anterior (LCA) é o principal estabilizador do joelho, impedindo o deslocamento anterior da tíbia em relação ao fêmur. Pacientes com lesão do LCA frequentemente relatam um episódio de entorse ou trauma no joelho, seguido de inchaço, dor e, posteriormente, sensação de falseio.
A instabilidade causada por essa lesão pode levar a lesões degenerativas da cartilagem articular a partir de 6 meses. Após 5 anos de lesão, 50% dos pacientes desenvolvem artrose no joelho, e após 10 anos, 75% apresentam esse quadro.
Em 50% dos casos, pacientes com lesão do LCA também possuem lesões meniscais associadas, sendo mandatório investigar essas ocorrências. O exame clínico, com testes como Lachmann e Pivot Shift, possui alta acurácia no diagnóstico.
Tratamento
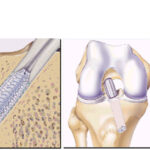
Atualmente, a indicação de tratamento para indivíduos fisicamente ativos que apresentam instabilidade anterior do joelho é a reconstrução ligamentar com enxertos. Os enxertos mais utilizados são os tendões da pata de ganso (semitendinoso e grácil) e o tendão patelar.
A reconstrução do LCA com tendões flexores (grácil e semitendinoso) é uma técnica que apresenta menor morbidade, pós-operatório menos doloroso e melhor estética, por não envolver um acesso anterior no joelho. Funcionalmente, os enxertos mencionados são equivalentes e têm respaldo na literatura.
Os pacientes são orientados a mobilizar e apoiar precocemente o membro inferior acometido, com acompanhamento de fisioterapeuta e educador físico. Geralmente, são liberados para retornar às atividades físicas de contato após 6 meses.
Ruptura do Tendão de Aquiles
A ruptura do tendão de Aquiles é uma lesão comum em adultos, geralmente homens, após os 40 anos. Está frequentemente relacionada a um histórico de dor crônica no tendão, que sofre um processo degenerativo e, posteriormente, predispõe à ruptura.
O diagnóstico é feito pelo teste de Thompson, que consiste em comprimir a panturrilha: se o tendão estiver íntegro, ocorrerá uma flexão plantar do pé; na presença de uma ruptura, não há movimentação.
Tratamento
Os melhores resultados para a ruptura do tendão de Aquiles em indivíduos jovens e ativos são obtidos com o tratamento cirúrgico, que envolve a tenografia (sutura do tendão), com ou sem reforço de enxertos locais (tendão fibular curto ou flexor longo do hálux) ou à distância (tendão semitendinoso ou grácil).
Em algumas situações, como falta de condições clínicas ou desejo do paciente de não realizar cirurgia, opta-se pelo tratamento conservador. Este exige imobilização prolongada (12 semanas) e está geralmente associado à perda de força na flexão do pé.
As possíveis complicações do tratamento cirúrgico incluem infecções, necrose de pele, neurites/neuromas e dor crônica persistente. Apesar disso, os melhores resultados funcionais são alcançados com a cirurgia.