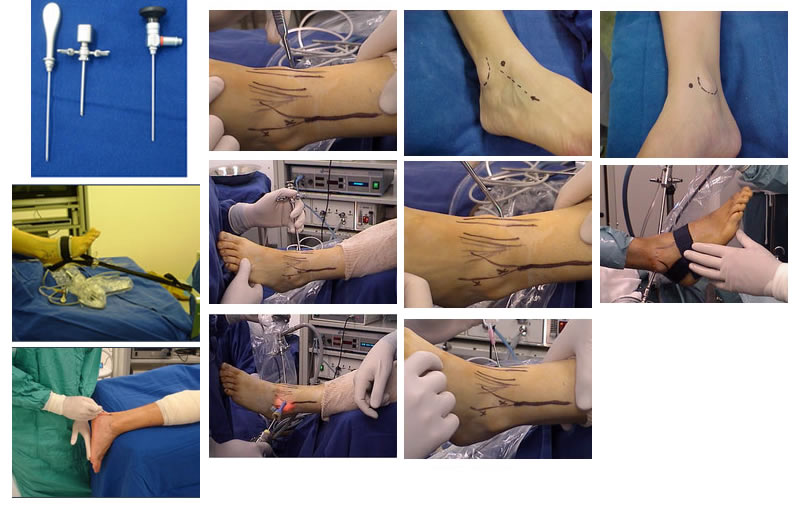
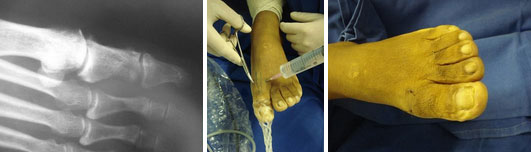
Seja bem Vindo!
Artroscopia do pé e tornozelo
Artroscopia do pé e tornozelo
Definição
A artroscopia é uma ferramenta muito útil para o diagnóstico e tratamento de lesões ao redor do tornozelo e do pé. As técnicas e materiais utilizados na artroscopia do tornozelo apresentam um contínuo avanço, possibilitando melhor visualização, precisão e desempenho durante o procedimento. Há considerável redução da morbidade e a recuperação pós-operatória é mais rápida.
As vantagens deste procedimento minimamente invasivo incluem visualização direta de todas estruturas intra-articulares sem a necessidade de osteotomias e/ou acessos extensos, melhor avaliação da superfície articular, sinóvia e ligamentos e, ainda, possibilita avaliação dinâmica e direta em casos de frouxidão ligamentar. Entretanto, não é um procedimento livre de complicações, necessita utilização de material especial e de alto custo e cirurgião habilitado.
Profissional
O Prof. Dr. João Luiz Vieira da Silva, teve sua formação em Cirurgia Artroscópica Pé, Tornozelo, Joelho e Ombro, complementada durante estágios realizados na Universidade de Pittsburgh com o Prof. Freddie Fu e no South California Orthopaedic Institute(SCOI) com os Prof. Dr. Richard Ferkel e Prof. Stephen Snyder.
Patogênese
Uma variedade de lesões podem ser avaliadas e tratadas via artroscópica na região do tornozelo. Dentre elas, lesões da articulação, lesões aos tecidos moles, lesões por impacto, artrofibrose, instabilidades, lesões da sindesmose, fraturas, sinovite, corpos livres, tendinopatias, osteófitos, defeitos osteocondrais e artrose.
Múltiplas causas estão envolvidas na origem dessas lesões, sendo que uma grande parte dos pacientes apresenta história recente ou, mais comumente, pregressa de trauma na região do tornozelo (fraturas maleolares, entorses).
Diagnóstico Diferencial
As patologias do tornozelo podem ser divididas em quatro grandes áreas:
- Lesões aos tecidos moles (traumática e não-traumática);
- Plicas congênitas, sinovites e impacto de partes moles;
- Lesões condrais e osteocondrais;
- Lesões condrias do tálus, corpos livres, osteófitos, lesões condrais;
- Artroses e fraturas;
- Instabilidades;
- Infecções.
Sinovectomia Artroscópica
É realizada utilizando shaver 2,9, 3,0 ou 4,5mm. Toda articulação deve ser debridada e todo tecido cicatricial removido, assim como material fibrótico e as hemorragias sinoviais. Desbridamento de condromalácia associada e a retirada de corpos livres devem ser realizadas após a sinovectomia (melhora da visualização).
Para Impacto Anterolateral
O compartimento anterolateral é melhor visualizado com o tornozelo em dorsiflexão. Shaver, pinça tipo basket e grasper são utilizadas para o desbridamento com remoção do tecido sinovial inflamatório, aderências, tecido capsular e ligamentar, osteófitos e corpos livres.
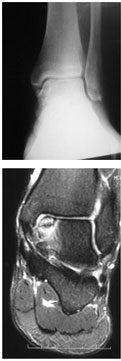
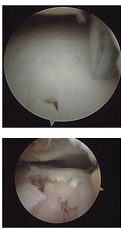
Artroscopia para Lesão Osteocondral do Tálus (LOT)
Utilizando o probe avalie o amolecimento da cartilagem e a dimensão do defeito. Lesões osteocondrais com osso subcondral em boas condições devem ser reduzidas e fixadas. O desbidamento deve ser realizado para retirar cartilagem solta (corpos livres), porém, a cartilagem que se encontra intacta mas apenas amolecida, deve ser mantida. Nas lesões osteocondrais crônicas firmemente aderidas ao tálus deve-se lançar mão de perfurações (drilling), em espaços de 3 a 5 mm e profundidade de 10 mm. Nas lesões que estiverem descoladas, realiza-se a retirada dos fragmentos e drilling do leito remanescente.
Nas lesões císticas com superfície de cartilagem intacta a curetagem da lesão com enxertia e a manutenção da cartilagem intacta são indicadas. Em lesões císticas que apresentam também lesão da cartilagem sobrejacente, toda área deve ser debridada e corpos livre ressecados, após, realiza-se o drilling e avalia-se a necessidade de enxertia com ou sem cola de fibrina.
Outra indicação é a realização de microfraturas. Pacientes com lesões císticas maiores que 7 – 8 mm podem ser candidatos à técnicas de restauração (transplante autólogo de condrócitos).
Artroscopia para o Impacto Ósseo Anterior
A ressecção do osteófito anterior objetiva readquirir a amplitude normal de movimento entre a tíbia e o tálus (60°). A quantidade ressecada pode ser controlada utilizando-se a fluoroscopia.
Visualização mais adequada pode ser necessária através do portal póstero-lateral, na tentativa de prevenir a ressecção demasiada do osteófito.
Artroscopia para Impacto da Sindesmose
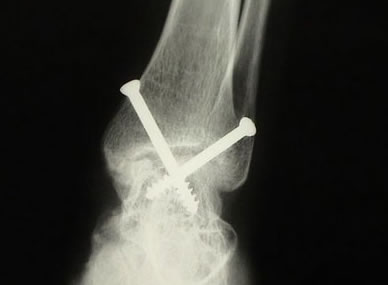
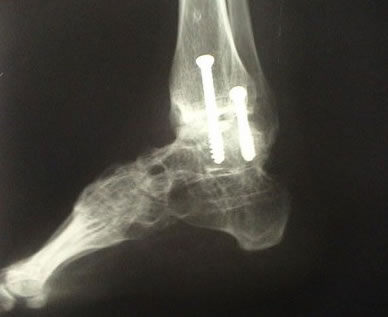
Utilizando shaver 2,9mm realiza-se o desbridamento dos ligamentos tibiofibular anterior inferior e da articulação tibiofibular. Se a lesão da sindesmose estiver causando instabilidade na articulação do tornozelo, estabilização cirúrgica deve ser realizada. O posicionamento correto da articulação tibiofibular inferior deve ser obtido e pode ser visualizado artroscopicamente antes e após a estabilização com parafusos.
Artroscopia para o Impacto Posterior do Tornozelo
Impacto posterior do tornozelo é uma condição patológica que leva a uma restrição dolorosa da flexão plantar da articulação do tornozelo (tibiotalar) devido sobrecrescimento de partes moles ou ósseo ou centro de ossificação acessório. Pode haver associação com impacto anterolateral e lesões da sindesmose.
A causa mais comum de impacto posterior do tornozelo é a presença de “os trigonum” (osso acessório formado devido falha na fusão entre o corpo e tubérculo lateral do tálus). Alguns pacientes podem apresentar o tubérculo lateral mais alongado, conhecido como “processo de Stieda”.
A superfície articular posterior da tíbia e a tuberosidade calcânea também estão envolvidas no impacto posterior. Além disso, tecidos moles, como a cápsula articular e o ligamento talofibular posterior podem lesionar durante o movimento de flexão plantar e piorar o impacto.
Artroscopia para Artrose do Tornozelo
Durante a realização da artrosocopia para artrose, várias lesões são verificadas e todas devem ser tratadas. Realiza-se a sinovectomia, o desbridamento e a retirada de corpos livres, conforme foram citadas anteriormente. A abrasão do osso subcondral exposto e o restabelecimento dos canais de vascularização e formação de fibrocartilagem pode apresentar benefícios. O desbridamento artroscópico na artrose de tornozelo é um procedimento paliativo, que objetiva alívio temporário da dor em pacientes que ainda apresentam alguma amplitude de movimento desta articulação. Se houver indicação para artrodese via artroscópica, toda superfície articular do pilão tibial, domo talar e superfícies talomaleolares medial e lateral devem ser removidas (cruentizadas) com shaver e curetas até exposição de osso esponjoso viável. Devidos cuidados devem ser tomados para se evitar retirada excessiva de cartilagem e osso subcondral, criando deformidades em varo ou valgo. Deformidades angulares prévias podem ser corrigidas artroscopicamente ou via aberta.
O osteófito anterior deve ser ressecado para possibilitar redução do domo talar na articulação do tornozelo. Após preparação da área a ser artrodesada, dois guias canulados para o drill são inseridos, um lateralmente através do maléolo lateral e um medialmente, através do maéolo medial. A angulação dos guais canulados será de 30° inferior e 30° anterior, partindo dos maléolos. Fluoroscopia pode ser utilizada para verificar a posição correta da artrodese. No plano sagital deseja-se a posição neutra de dorsiflexão e flexão plantar do tornozelo e no plano coronal o calcâneo deve estar em 5° de valgo. Finalmente, utilizando parafusos canulados 6,5mm através do guia, a artrodese é finalizada.
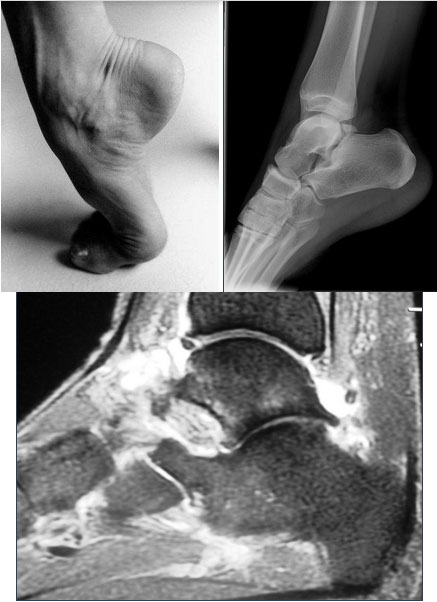
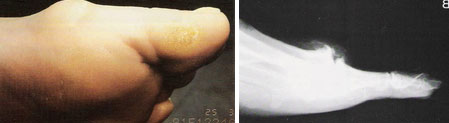
Hálux Rígidus
O hálux rígidus é uma patologia que afeta a articulação metatarsofalangeana do hálux que promove uma alteração degenerativa desta articulação levando a perda progressiva da mobilidade articular, cuja etiologia ainda não se encontra totalmente definida, porém pode estar relacionada a episódios de trauma, mas também pode estar associada a um primeiro metatarso elevado (verticalizado).
Os sinais e sintomas clínicos principais são dor na articulação do metatarso falangeana, perda progressiva da mobilidade e incapacidade ou dificuldade para usar salto além de uma saliência dorsal. Existem vários níveis de gravidade e o tratamento se baseia no aspecto clínico e radiográfico. O tratamento conservador é indicado nos casos mais leves e também nos indivíduos que tenham pouca perda da qualidade de vida. O tratamento cirúrgico pode variar de uma queilectomia (limpeza articular) aberta ou artroscópica a cirurgias mais complexas como osteotomias e artrodese (fusão articular).
Utilizando shaver 2,9mm realiza-se o desbridamento dos ligamentos tibiofibular anterior inferior e da articulação tibiofibular. Se a lesão da sindesmose estiver causando instabilidade na articulação do tornozelo, estabilização cirúrgica deve ser realizada. O posicionamento correto da articulação tibiofibular inferior deve ser obtido e pode ser visualizado artroscopicamente antes e após a estabilização com parafusos.